青光眼是一種因視神經損壞而導致失明的疾病。青光眼視力損壞通常在週邊視野開始,使患者視野縮窄和視力逐漸變得暗淡不清,因此它也被稱為
普遍人經常見有一個誤解,以為能夠通過"自我評估"自身的週邊視力來判斷是否患有青光眼。可惜事實上,青光眼的變化太微妙,早期階段跟本不能給你任何症狀或警告信號,到你發現有明顯視力缺失時,病情可能已到中、晚期了。
唯有患急性角閉合青光眼的人,才會感到嚴重的頭痛或眼痛,但這種青光眼並不常見。
確定眼睛沒有患青光眼的最好方法是定期做眼科檢查。
急性角閉合青光眼的症狀:
•眼痛
•看到燈光周圍有異常的光環
•嚴重頭痛,視力模糊和/或因嚴重頭痛而想作嘔。
•周邊視野覺察力變差,在走路時看不到身傍的人或物件而撞到
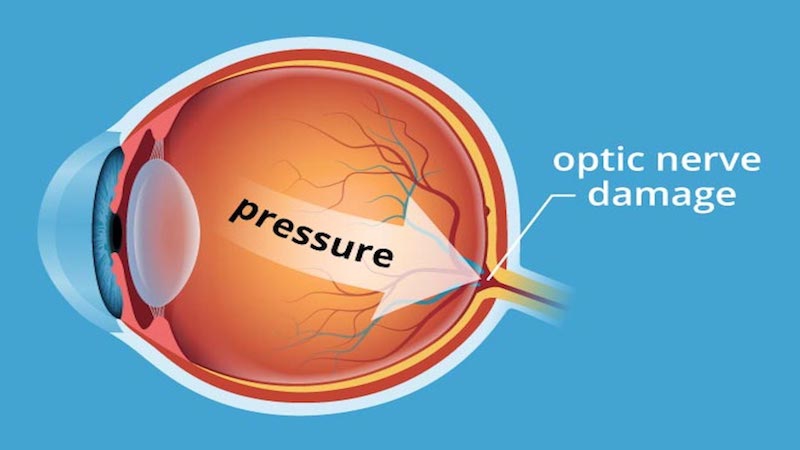
青光眼怎樣破壞我們的視力?
青光眼通過破壞視神經導致不可逆的視缺或失明。目前我們還未完全理解青光眼的致盲原因,但我們知道,如果眼睛內的壓力太高,它可以對視神經造成損壞。
導致視神經損壞的眼壓水平每個人都不同,有些人可能有高眼壓但沒有視神經損壞,而另一些人雖然眼壓正常卻仍然出現視神經損壞。因此,青光眼的治療方法主要是降低眼壓,而且是越早發現和治療就越有幫助。
如何預防青光眼?
儘管青光眼通常沒有症狀,又不能自我檢測,但某些類別的人往往有較高的患青光眼的風險:
•深度近視或遠視的人
•有青光眼家族史的人
•患有慢性疾病(如糖尿病、高血壓)的人
•老年人
定期眼科檢查對預防青光眼視力損失有極大的作用,及早發現和及時的轉介給眼科醫生治療,就是防止青光眼致盲的最好方法。